W obliczu rosnącego zainteresowania lekami przeciwcukrzycowymi, które wykazują dodatkowe działanie w postaci redukcji masy ciała, ten artykuł stanowi kompleksowy przewodnik po dostępnych opcjach. Dowiesz się, jak działają te innowacyjne preparaty, dla kogo są przeznaczone i na co zwrócić uwagę przed podjęciem decyzji o ich stosowaniu, aby świadomie rozważyć farmakoterapię w walce z nadwagą i cukrzycą.
Leki na cukrzycę, takie jak analogi GLP-1 i flozyny, mogą wspomagać odchudzanie, ale wymagają recepty i nadzoru lekarza.
- Analogi GLP-1 (np. semaglutyd, liraglutyd) naśladują hormon sytości, zmniejszając apetyt i spowalniając opróżnianie żołądka, co prowadzi do utraty wagi.
- Inhibitory SGLT2 (flozyny, np. dapagliflozyna) zwiększają wydalanie glukozy z moczem, co skutkuje utratą kalorii i umiarkowanym spadkiem masy ciała.
- Leki są dostępne wyłącznie na receptę, a ich stosowanie wymaga ścisłej kontroli lekarskiej, zwłaszcza w przypadku użycia "off-label" do leczenia samej otyłości.
- Refundacja przysługuje głównie pacjentom z cukrzycą typu 2 spełniającym określone kryteria; leczenie otyłości często jest pełnopłatne.
- Częste skutki uboczne to dolegliwości żołądkowo-jelitowe (GLP-1) oraz zakażenia układu moczowo-płciowego (SGLT2); istnieją też rzadkie, poważne ryzyka.
- Leki stanowią wsparcie, ale kluczowa dla trwałej redukcji wagi jest zmiana stylu życia, w tym dieta i aktywność fizyczna.

Leki na cukrzycę a odchudzanie: dlaczego ten temat budzi tak wielkie emocje?
Połączenie leków na cukrzycę z efektem odchudzającym stało się w ostatnich latach jednym z najbardziej gorących tematów w medycynie i mediach. Nie ma się co dziwić problem otyłości i cukrzycy typu 2 dotyka coraz większej części społeczeństwa, a poszukiwanie skutecznych rozwiązań jest priorytetem. To właśnie dlatego te innowacyjne terapie budzą tak wiele nadziei i dyskusji.
Połączenie, które zmieniło reguły gry: otyłość jako choroba, cukrzyca jako jej powikłanie
Dziś wiemy, że otyłość to nie tylko kwestia estetyki, ale przede wszystkim przewlekła choroba, która znacząco zwiększa ryzyko wielu poważnych schorzeń, w tym cukrzycy typu 2. Właśnie dlatego leki, które jednocześnie potrafią skutecznie leczyć cukrzycę i wspomagać redukcję masy ciała, są prawdziwą rewolucją. Dla pacjentów z cukrzycą typu 2, utrata wagi to nie tylko poprawa wyglądu, ale przede wszystkim ogromna szansa na lepszą kontrolę glikemii, zmniejszenie zapotrzebowania na insulinę, a co najważniejsze ograniczenie ryzyka groźnych powikłań, takich jak choroby serca, udar czy uszkodzenie nerek. To podejście zmienia paradygmat leczenia, oferując kompleksowe rozwiązanie dwóch współistniejących problemów.
Przypadkowy efekt uboczny, który stał się głównym celem: jak odkryto odchudzające właściwości leków na cukrzycę?
Historia odkrycia odchudzających właściwości niektórych leków na cukrzycę jest fascynująca i w dużej mierze... przypadkowa. Początkowo, analogi GLP-1 były opracowywane wyłącznie z myślą o poprawie kontroli glikemii u pacjentów z cukrzycą typu 2. Jednak w trakcie badań klinicznych zaobserwowano, że pacjenci przyjmujący te leki nie tylko mieli niższy poziom cukru we krwi, ale również zauważalnie tracili na wadze. To "przypadkowe" odkrycie otworzyło zupełnie nowe perspektywy. Zrozumiano, że mechanizm działania GLP-1, wpływający na ośrodek sytości w mózgu i spowalniający opróżnianie żołądka, ma ogromny potencjał w leczeniu otyłości. To doprowadziło do dalszych, ukierunkowanych badań i w konsekwencji do rejestracji niektórych z tych substancji również do leczenia samej otyłości, co było prawdziwym przełomem.
Dwie kluczowe grupy leków, które musisz znać, jeśli myślisz o farmakoterapii
Jeśli rozważasz farmakoterapię wspomagającą odchudzanie w kontekście cukrzycy lub otyłości, kluczowe jest zrozumienie, jak działają poszczególne preparaty. Na rynku polskim dominują dwie główne grupy leków przeciwcukrzycowych, które wykazują korzystne działanie na masę ciała. Poznanie mechanizmów ich działania jest niezbędne, aby świadomie rozmawiać z lekarzem o najlepszej dla Ciebie opcji.
Analogi GLP-1: Jak naśladowanie "hormonu sytości" pomaga kontrolować apetyt?
Analogi GLP-1 to substancje, które naśladują działanie naturalnego hormonu inkretynowego GLP-1 (glukagonopodobnego peptydu-1), wydzielanego w jelitach po posiłku. Ich mechanizm działania jest wielokierunkowy i niezwykle skuteczny w kontekście redukcji masy ciała. Przede wszystkim, wpływają one na ośrodki sytości w mózgu, zwiększając uczucie pełności i zmniejszając apetyt. Dodatkowo, analogi GLP-1 spowalniają opróżnianie żołądka, co sprawia, że dłużej czujemy się syci i jemy mniej. Wspierają również wydzielanie insuliny w odpowiedzi na wzrost poziomu glukozy, co pomaga w kontroli cukrzycy. Te wszystkie efekty prowadzą do zmniejszenia spożywanych kalorii, a w konsekwencji do znaczącej utraty masy ciała. Badania kliniczne pokazują, że pacjenci stosujący semaglutyd mogą osiągnąć spadek masy ciała nawet o 5-15%.
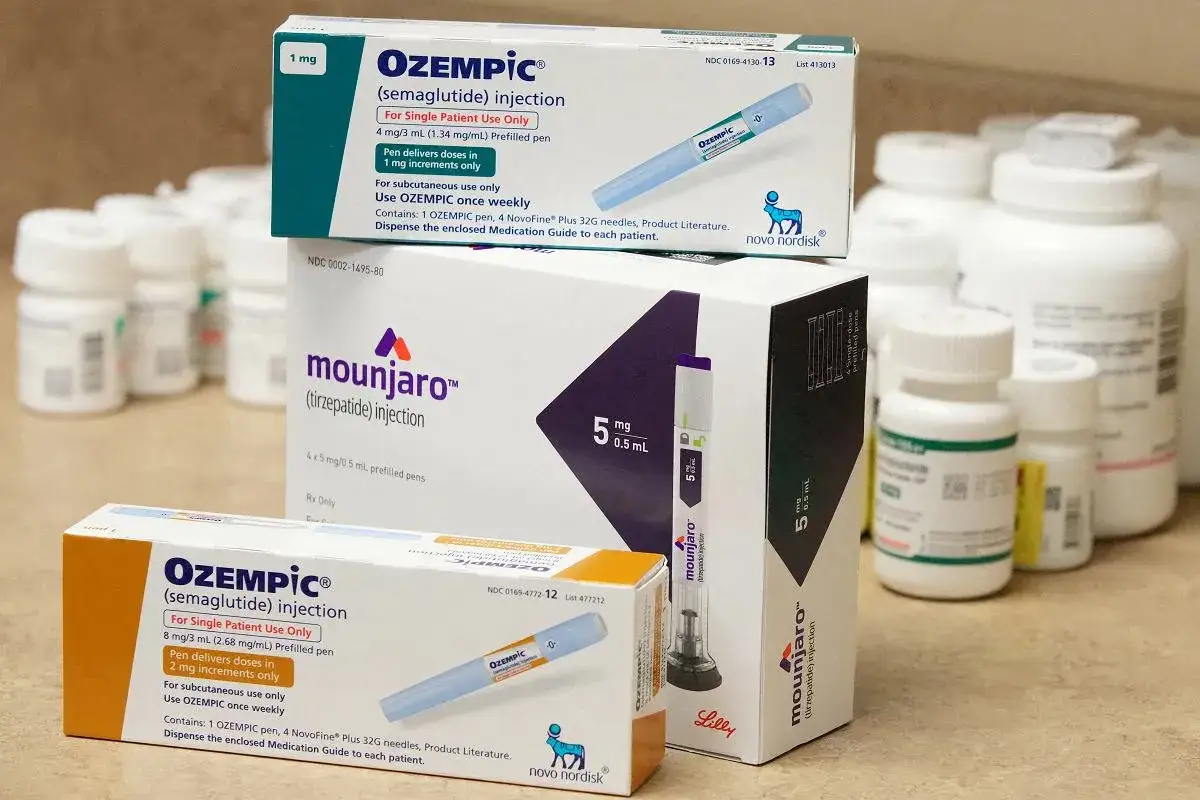
Semaglutyd (Ozempic, Rybelsus) i Liraglutyd (Saxenda, Victoza): czym się różnią i który jest dla kogo?
Wśród analogów GLP-1, najczęściej wymieniane są semaglutyd i liraglutyd. Choć działają podobnie, różnią się formą podania i wskazaniami:
- Semaglutyd: Jest dostępny w formie cotygodniowych zastrzyków (Ozempic) oraz w formie tabletek doustnych (Rybelsus). Ozempic jest zarejestrowany głównie do leczenia cukrzycy typu 2, ale ze względu na jego silny efekt odchudzający, często bywa stosowany "off-label" w leczeniu otyłości.
- Liraglutyd: Występuje w formie codziennych zastrzyków. Pod nazwą handlową Victoza jest stosowany w niższej dawce do leczenia cukrzycy typu 2. Natomiast Saxenda to ten sam liraglutyd, ale w wyższej dawce, zarejestrowany bezpośrednio do leczenia otyłości i nadwagi (również u osób bez cukrzycy).
Warto również wspomnieć o dulaglutydzie (Trulicity), który podobnie jak Ozempic, jest cotygodniowym zastrzykiem stosowanym w cukrzycy typu 2, również z korzystnym wpływem na masę ciała.
Inhibitory SGLT2 (flozyny): Na czym polega mechanizm "wydalania kalorii z moczem"?
Inhibitory SGLT2, potocznie nazywane flozynami, to kolejna grupa leków przeciwcukrzycowych, która sprzyja redukcji masy ciała, choć w nieco inny sposób. Ich mechanizm działania polega na blokowaniu białka SGLT2 w nerkach. Białko to jest odpowiedzialne za wchłanianie zwrotne glukozy z moczu do krwi. Kiedy SGLT2 jest zablokowane, nerki zaczynają wydalać więcej glukozy z moczem mówimy wtedy o cukromoczu. Ta utrata glukozy oznacza nic innego jak utratę kalorii, co w konsekwencji prowadzi do umiarkowanego spadku masy ciała, średnio o 1,5-3 kg. To inteligentny sposób na zmniejszenie kaloryczności diety, bez bezpośredniego wpływu na apetyt.
Dapagliflozyna (Forxiga) i Empagliflozyna (Jardiance): kiedy waga spada jako "efekt uboczny" leczenia?
Wśród flozyn, najczęściej spotykane substancje to dapagliflozyna (dostępna pod nazwą handlową Forxiga) i empagliflozyna (znana jako Jardiance). Te leki są stosowane przede wszystkim w leczeniu cukrzycy typu 2. Co więcej, ich korzystne działanie rozszerza się również na pacjentów z niewydolnością serca i przewlekłą chorobą nerek, nawet u tych, którzy nie chorują na cukrzycę. W ich przypadku utrata wagi jest traktowana jako bardzo korzystny efekt dodatkowy, a nie główne wskazanie do stosowania w celu odchudzania. To ważne rozróżnienie, ponieważ choć pomagają schudnąć, ich pierwotnym celem jest leczenie innych, poważnych schorzeń.

Lek na receptę to nie suplement diety: Kto kwalifikuje się do leczenia i jakie są zasady?
To niezwykle ważne, by podkreślić, że wszystkie omawiane leki są silnymi środkami farmakologicznymi, dostępnymi wyłącznie na receptę. To nie są suplementy diety, które można kupić bez konsultacji. Ich stosowanie musi być ściśle kontrolowane przez lekarza, który oceni Twój stan zdrowia, wskazania i potencjalne ryzyka. Zrozumienie zasad kwalifikacji jest kluczowe dla bezpieczeństwa i skuteczności terapii.Cukrzyca typu 2 vs. leczenie otyłości: Dlaczego wskazanie medyczne ma kluczowe znaczenie?
Wskazanie medyczne to podstawa. Większość leków, takich jak Ozempic, Victoza, Forxiga czy Jardiance, jest zarejestrowana przede wszystkim do leczenia cukrzycy typu 2. Oznacza to, że ich bezpieczeństwo i skuteczność zostały potwierdzone w badaniach dla tej konkretnej grupy pacjentów. Natomiast tylko niektóre preparaty, jak Saxenda (a w przyszłości oczekiwany Wegovy), mają oficjalne wskazanie do leczenia otyłości (BMI ≥30) lub nadwagi (BMI ≥27) z chorobami współistniejącymi. To rozróżnienie jest fundamentalne, ponieważ ma bezpośredni wpływ na bezpieczeństwo stosowania, możliwość refundacji oraz legalność przepisywania leku. Stosowanie leku poza jego zarejestrowanymi wskazaniami (tzw. "off-label") wiąże się z innymi zasadami i odpowiedzialnością.
Stosowanie "off-label": czy można bezpiecznie brać Ozempic na odchudzanie bez cukrzycy?
Kwestia stosowania "off-label" budzi wiele pytań. Używanie leków takich jak Ozempic w celu odchudzania u osób bez cukrzycy jest praktyką "poza wskazaniami rejestracyjnymi". Oznacza to, że producent nie gwarantuje skuteczności ani bezpieczeństwa w tym konkretnym zastosowaniu, a lek nie był badany pod tym kątem w procesie rejestracji. Czy można to robić bezpiecznie? Tak, ale wyłącznie pod ścisłym nadzorem lekarza, który po rzetelnej ocenie korzyści i ryzyka może podjąć decyzję o takim leczeniu. To lekarz bierze na siebie większą odpowiedzialność, a pacjent musi być świadomy, że takie stosowanie często wiąże się z brakiem refundacji i pełną odpłatnością za lek. Nie jest to decyzja, którą można podjąć samodzielnie.
Bezwzględne przeciwwskazania: Kto absolutnie nie powinien sięgać po te leki?
Istnieją sytuacje, w których stosowanie tych leków jest absolutnie zabronione ze względu na poważne ryzyko dla zdrowia. Do bezwzględnych przeciwwskazań należą między innymi: ciąża i karmienie piersią, ciężkie choroby nerek lub wątroby, historia nowotworów tarczycy (szczególnie rdzeniastego raka tarczycy) w przypadku analogów GLP-1, czy przebyte ostre zapalenie trzustki. Każdy pacjent przed rozpoczęciem terapii musi przejść szczegółowy wywiad medyczny i badania, aby lekarz mógł wykluczyć wszelkie przeciwwskazania. Nigdy nie należy ukrywać informacji o swoim stanie zdrowia to klucz do bezpiecznego leczenia.Prawda o skutkach ubocznych: Co musisz wiedzieć, zanim poprosisz lekarza o receptę?
Każdy lek, nawet ten najbardziej skuteczny, niesie ze sobą ryzyko wystąpienia skutków ubocznych. Leki na cukrzycę wspomagające odchudzanie nie są wyjątkiem. Świadomość potencjalnych dolegliwości i poważniejszych zagrożeń jest absolutnie niezbędna, aby podjąć informowaną decyzję o rozpoczęciu terapii. Nie ignoruj tych informacji Twoje zdrowie jest najważniejsze.
Najczęstsze dolegliwości na starcie terapii: Jak radzić sobie z nudnościami i problemami żołądkowymi?
W przypadku analogów GLP-1, takich jak Ozempic czy Saxenda, najczęstsze skutki uboczne dotyczą układu pokarmowego. Pacjenci często zgłaszają nudności, wymioty, biegunki, zaparcia czy bóle brzucha. Z mojego doświadczenia wynika, że te dolegliwości są najbardziej nasilone na początku terapii, zwłaszcza podczas stopniowego zwiększania dawki, i zazwyczaj ustępują z czasem, gdy organizm przyzwyczaja się do leku. Aby sobie z nimi radzić, warto stosować się do kilku zasad: powolne zwiększanie dawki (zgodnie z zaleceniami lekarza), jedzenie mniejszych, częstszych posiłków, unikanie potraw tłustych i ciężkostrawnych, a także odpowiednie nawodnienie. Jeśli objawy są bardzo uciążliwe, zawsze należy skonsultować się z lekarzem.
Rzadkie, ale poważne zagrożenia: Ostre zapalenie trzustki i inne ryzyka, których nie wolno ignorować
Choć rzadkie, istnieją również poważniejsze zagrożenia, których nie można bagatelizować. Jednym z nich jest ostre zapalenie trzustki, które jest rzadkim, ale potencjalnie bardzo groźnym powikłaniem związanym ze stosowaniem analogów GLP-1. Objawy, które powinny natychmiast skłonić do konsultacji lekarskiej, to silny, uporczywy ból brzucha, często promieniujący do pleców, któremu towarzyszą nudności i wymioty. W literaturze medycznej wspomina się również o potencjalnym ryzyku kamicy żółciowej oraz, w badaniach na zwierzętach, o zwiększonym ryzyku nowotworów tarczycy. Dlatego tak ważny jest dokładny wywiad medyczny i regularne kontrole podczas leczenia.
Zakażenia układu moczowo-płciowego: Charakterystyczne ryzyko związane z flozynami
Flozyny, czyli inhibitory SGLT2 (np. Forxiga, Jardiance), mają swoje specyficzne skutki uboczne, wynikające bezpośrednio z ich mechanizmu działania. Zwiększone wydalanie glukozy z moczem, choć korzystne dla utraty wagi, stwarza również sprzyjające środowisko dla rozwoju zakażeń układu moczowo-płciowego (ZUM) oraz grzybic narządów płciowych. Glukoza w moczu jest doskonałą pożywką dla bakterii i grzybów. Aby zminimalizować to ryzyko, kluczowa jest odpowiednia higiena intymna i picie dużej ilości płynów. Należy zwracać uwagę na objawy takie jak pieczenie przy oddawaniu moczu, częste parcie na pęcherz, świąd czy upławy i w razie ich wystąpienia, niezwłocznie skonsultować się z lekarzem.
Dostępność, cena i refundacja w Polsce: praktyczny przewodnik dla pacjenta
Poza aspektami medycznymi, niezwykle istotne są kwestie praktyczne, takie jak dostępność leków, ich cena i możliwość refundacji w Polsce. System refundacji jest złożony, a popyt na niektóre preparaty bywa tak duży, że pojawiają się problemy z ich dostępnością. Warto być świadomym tych wyzwań, zanim rozpocznie się leczenie.
Kiedy lek jest refundowany? Poznaj kryteria NFZ dla pacjentów z cukrzycą
W Polsce refundacja leków przeciwcukrzycowych jest ograniczona i przysługuje głównie pacjentom z cukrzycą typu 2, którzy spełniają ściśle określone kryteria Narodowego Funduszu Zdrowia. Zazwyczaj obejmuje to pacjentów z wysokim poziomem HbA1c (wskaźnik kontroli cukrzycy), wysokim ryzykiem sercowo-naczyniowym lub tych, u których wcześniejsze metody leczenia nie przyniosły oczekiwanych rezultatów. Przykładowo, Ozempic, Victoza, Forxiga czy Jardiance są refundowane w tych wskazaniach, co znacznie obniża koszt terapii dla pacjenta. Należy jednak pamiętać, że kryteria te mogą się zmieniać, dlatego zawsze warto sprawdzić aktualne zasady refundacji u swojego lekarza.
Pełnopłatne leczenie otyłości: Ile realnie kosztuje miesięczna kuracja lekiem Saxenda lub Ozempic?
Sytuacja wygląda inaczej, gdy leki są stosowane w leczeniu samej otyłości, bez współistniejącej cukrzycy typu 2. Preparaty takie jak Saxenda, która jest zarejestrowana do leczenia otyłości, niestety nie są refundowane w Polsce. Oznacza to, że pacjent musi pokryć pełny koszt leku. Miesięczna kuracja Saxendą to wydatek rzędu kilkuset złotych, co dla wielu osób stanowi znaczące obciążenie finansowe. Podobnie jest w przypadku stosowania leków takich jak Ozempic "off-label" w celu odchudzania w takiej sytuacji również nie ma mowy o refundacji, a koszt miesięcznej kuracji może wynosić od 300 do nawet 900 zł, w zależności od dawki i apteki. To istotny czynnik, który należy wziąć pod uwagę, planując terapię.
Gigantyczny popyt a problemy z dostępnością w aptekach: jak sobie z tym radzić?
W ostatnich latach, szczególnie w przypadku Ozempicu, obserwujemy gigantyczny popyt, który niestety często przekracza możliwości produkcyjne. Sytuacja ta jest dodatkowo potęgowana przez szerokie stosowanie leku "off-label" w celu odchudzania. W efekcie, pacjenci z cukrzycą, dla których Ozempic jest kluczowym elementem terapii, borykają się z poważnymi problemami z dostępnością w aptekach. To frustrujące i niebezpieczne. W takiej sytuacji kluczowa jest stała komunikacja z lekarzem. Może on zaproponować zmianę leku na inny analog GLP-1 (np. Trulicity, jeśli jest dostępny i odpowiedni), lub inną grupę leków przeciwcukrzycowych. Warto również monitorować dostępność leku w różnych aptekach, ale przede wszystkim, nie podejmować samodzielnych decyzji o przerwaniu leczenia.
Leczenie to maraton, nie sprint: Dlaczego lek to tylko wsparcie, a nie magiczne rozwiązanie?
Po omówieniu mechanizmów działania, wskazań i potencjalnych ryzyk, muszę podkreślić jedną, fundamentalną prawdę: leki, choć niezwykle skuteczne, są jedynie narzędziem wspomagającym. Nie są magicznym rozwiązaniem, które samo z siebie rozwiąże problem nadwagi czy otyłości. Leczenie otyłości to maraton, a nie sprint, wymagający kompleksowego podejścia i długoterminowego zaangażowania.
Rola diety i aktywności fizycznej: dlaczego bez zmiany stylu życia efekt będzie krótkotrwały?
Niezależnie od tego, jak nowoczesny i skuteczny jest lek, podstawą trwałej i zdrowej redukcji masy ciała zawsze pozostaje zmiana stylu życia. Zbilansowana dieta, dostosowana do Twoich potrzeb kalorycznych i preferencji, oraz regularna aktywność fizyczna to filary, na których opiera się każdy sukces w odchudzaniu. Leki działają najlepiej, gdy są częścią szerszego planu, wspierając te podstawowe zmiany. Bez wdrożenia zdrowych nawyków żywieniowych i zwiększenia aktywności fizycznej, nawet najdroższy i najskuteczniejszy lek przyniesie jedynie krótkotrwały efekt. To trochę jak budowanie domu lek może być świetnym narzędziem, ale bez solidnych fundamentów (dieta i ruch) cała konstrukcja będzie niestabilna.Przeczytaj również: Ulga na leki w PIT: Gdzie wpisać? Instrukcja krok po kroku
Co się stanie po odstawieniu leku? Jak uniknąć efektu jo-jo i utrzymać nową wagę?
Jedno z najczęściej zadawanych pytań dotyczy tego, co dzieje się po odstawieniu leku. Niestety, jeśli po zakończeniu farmakoterapii wrócimy do starych nawyków żywieniowych i braku aktywności fizycznej, istnieje bardzo wysokie ryzyko powrotu do poprzedniej wagi, czyli tzw. efektu jo-jo. Leki pomagają nam osiągnąć cel, dając "przewagę" w walce z apetytem i metabolizmem, ale to od nas zależy, czy tę przewagę wykorzystamy do trwałej zmiany. Aby utrzymać osiągniętą wagę, kluczowe jest utrwalenie zdrowych nawyków, które wypracowaliśmy w trakcie leczenia. To oznacza kontynuowanie zbilansowanej diety, regularną aktywność fizyczną oraz świadome podejście do jedzenia. Traktuj leczenie farmakologiczne jako szansę na reset i naukę, a nie jako jednorazowe rozwiązanie problemu.